Дерматоскопия: описание, показания, разновидности
О чем речь? Согласно статистике, рак кожи занимает третье место среди онкологических заболеваний. Чаще он встречается у женщин. Дерматоскопия как раз помогает вовремя определить характер и особенности образований на коже.
Как проводить? Для предотвращения развития злокачественных опухолей на коже нужно регулярно обследовать родинки, в том числе и при помощи дерматоскопии. Метод не требует специальной подготовки и безболезнен.
Из этого материала вы узнаете:
-
Что такое дерматоскопия
-
Когда и кому необходимо проведение дерматоскопии
-
Показания к дерматоскопии
-
В чем опасность родинок
-
Как ухаживать за родинками
-
Описание дерматоскопии
-
Аппараты для дерматоскопии
-
Как оценивается злокачественность родинки
-
Плюсы дерматоскопии
-
Дерматоскопия ногтя
-
Часто задаваемые вопросы о дерматоскопии
Что такое дерматоскопия
Дерматоскопия — что это такое? Так называется важный инструмент в области дерматологии и онкологии, позволяющий врачам точно оценивать состояние родинок и прочих кожных образований.
С помощью специального прибора, создающего многократное увеличение, доктор изучает их структуру и другие особенности. Это исследование позволяет отличить безобидные образования от потенциально опасных, таких как рак кожи (меланома), а также обнаружить злокачественные опухоли на ранних стадиях.
Проведение подобной диагностики периодически необходимо, чтобы избежать развития заболевания и увеличить шансы на успешность лечения. Особенно процедура показана, если у вас имеются факторы риска: множество родинок, солнечные ожоги, полученные в прошлом, и семейный анамнез меланомы.
Кроме того, данное исследование обязательно перед устранением пигментных невусов.
Эффективность диагностики подтверждается на основании результатов анализов в более чем 90 % случаев, что говорит о необыкновенной точности методики по сравнению с уже устаревшим визуальным обследованием. Еще несколько лет назад для получения точного диагноза требовалось хирургическое иссечение и последующий гистологический анализ состояния тканей.
Дерматоскопия кожи является стандартной процедурой диагностики и определения природы новообразований. Она широко используется в медицине развитых стран и обязательна перед устранением любого образования на коже: родинки, папилломы, бородавки, невуса и прочих. Эта диагностика дает возможность определить внешние признаки образования, выявить, насколько оно безопасно для здоровья.
Цели данной процедуры:
-
выявление ранних признаков развития меланомы;
-
дифференциальная диагностика кожных новообразований злокачественного и доброкачественного характера;
-
распознавание болезней кожного покрова (псориаз, ихтиоз, экзема, красный плоский лишай, атопический дерматит, красная волчанка, склеродермия);
-
диагностика паразитарных кожных заболеваний (педикулез, чесотка, демодекоз);
-
выявление вирусных болезней кожи (контагиозный моллюск, вирусные бородавки, остроконечные кондиломы);
-
диагностика состояния ногтевых пластин и волосистых покровов;
-
выбор способов лечения и оценки результатов проведенной терапии;
-
определение области оперативного вмешательства (границы при хирургическом иссечении новообразований);
-
установление возможных причин выпадения волос (алопеция);
-
изучение кожных патологий волосистой части головы.
Когда и кому необходимо проведение дерматоскопии
Такая диагностика показана всем перед удалением любого образования на коже. Каждому человеку, у кого на кожном покрове имеются родинки, дерматоскопия необходима не реже, чем 2 раза в год перед и началом повышения активности солнца и после.
Особенно это нужно:
-
людям с фототипом I–II внешности (бледная кожа и светлые волосы);
-
обладателям крупных родинок в диаметре более 0,5 см;
-
беременным женщинам;
-
пожилым людям в возрасте от 60 лет и старше;
-
людям с наследственной предрасположенностью к онкологии (меланома у родственников);
-
при изменении структуры и цвета родинки (увеличение, уплотнение, потемнение, неравномерная окраска);
-
при появлении воспалений, трещин, шелушения, изъязвлений, зуда или покалывания в области родинки;
-
после долгого нахождения под прямыми солнечными лучами.
Если вы обнаружили хотя бы один из таких симптомов, это может свидетельствовать о развитии меланомы, и вам необходимо срочно обратиться к врачу для консультации и проведения дерматоскопического исследования.
Показания к дерматоскопии
Задача диагностики — обнаружить патологические изменения кожного покрова на начальной стадии образования опухоли. Как мы уже говорили выше, этот этап является обязательным залогом положительного результата в лечении.
Показания для проведения дерматоскопии родинок:
-
рост размеров родинки;
-
любые изменения родинки;
-
возникновение на коже новообразования черного или красного цвета;
-
большое число родинок на теле;
-
травма родинки;
-
чувство покалывания и зуда в родинке;
-
увеличение количества пигментных пятен или родинок;
-
случаи заболевания меланомой у близких родственников;
-
необычное течение заболеваний кожи.

Диагностическая процедура может применяться и с целью профилактики для людей:
-
со светлой кожей, на которой имеется пигментация и родинки;
-
обладающих большим количеством родинок и веснушек на кожном покрове;
-
принимающих оральные контрацептивы больше года;
-
работающих на вредных производствах;
-
часто выезжающих в страны с жарким климатом.
Чтобы сделать дерматоскопию, к ней не требуется как-то особо готовиться. Главное, в день проведения обследования не принимать лекарства и не пользоваться косметикой.
В чем опасность родинок?
Родинки (или пигментные невусы) являются доброкачественными новообразованиями, однако некоторые из них могут превратиться в агрессивную и опасную для здоровья злокачественную опухоль — меланому. К группе риска относятся такие факторы:
-
обилие родинок на поверхности тела;
-
диспластические невусы — особый вид родинок с большими размерами, неровными краями, неоднородным цветом;
-
врожденные меланоцитарные невусы — родинки, которые появляются на теле ребенка с момента его рождения (как правило, дети рождаются без родинок, и они образуются со временем; самую большую опасность представляют гигантские врожденные невусы в диаметре больше 10 см, у них высокая вероятность перерождения в меланому – 30 %).

На основании научных исследований выявлено, что лишь 30 % появления меланом связано с ранее существовавшими пигментными невусами. В большинстве своем, 70 % случаев, злокачественные образования возникают на коже, где раньше родинок не было.
Существуют две основные теории появления родинок. Согласно одной из них, все невусы считаются врожденными и являются следствием патологического развития эмбриона.
Причинами таких аномалий могут стать различные негативные факторы, влияющие на женский организм во время беременности: изменения уровня половых гормонов, инфекционные заболевания мочеполовой системы, ионизирующее излучение, влияние химических веществ или генетические нарушения.
Родимые пятна, возникающие из-за подобных воздействий, могут появляться с раннего детства и в течение всей жизни, вплоть до старости.
В соответствии с другой теорией, невусы делятся на:
Родинки часто появляются под влиянием таких факторов:
-
всплеск выработки гормонов, связанный с половым созреванием, наступлением менопаузы;
-
влияние ультрафиолетовых лучей;
-
период беременности и лактации;
-
аллергические или инфекционные заболевания кожного покрова;
-
ослабление иммунной системы.
Кроме того, с точки зрения онкологов, родинки делятся на:
-
меланомоопасные;
-
меланомонеопасные.
Пристального внимания требуют меланомоопасные невусы, так как у них большая вероятность злокачественного дегенерирования. Признаки подобного перерождения легко определить, пользуясь шкалой «ФИГАРО»:
-
Ф – форма. К примеру, прежде плоская родинка становится выпуклой.
-
И – изменение размеров и ускоренный рост. Почти у всех невусов на коже наблюдается рост с одинаковой скоростью, но если какой-то растет скорее других, то необходимо обратиться к дерматологу.
-
Г – границы. Границы размытые, неровные, напоминают контурную карту.
-
А – асимметрия. Проводим условную линию, поделив родинку на две части, и смотрим, одинаковы ли обе половинки.
-
Р – размер. Обычно злокачественное образование имеет размер больше 6 мм.
-
О – окраска. Неравномерность окраса родинки, хаотичный порядок расположения разноцветных участков (коричневых, серых, розовых и белых) свидетельствует о ее опасности в отношении возможного развития злокачественной опухоли.
Даже если вы заметили признаки из 1 или 2 пунктов данного списка, обязательно покажитесь специалисту, он с помощью дерматоскопии определит вероятность заболевания меланомой.
Обратите внимание и на состояние диспластических невусов. По своей природе они атипичны, а значит, могут легко преобразоваться в злокачественные. Идентифицировать их можно по величине (как правило, их размер от 5 мм до 1,5 см), бледно-коричневому или светло-розовому цвету, а также по краям нечеткой формы.
Можно выделить несколько категорий людей, подверженных разному риску заболевания меланомой:
-
Первая группа — люди очень высокого риска, замечающие у себя изменения в родинках, а также те, кто имеют один или несколько диспластических невусов и заболевание меланомой в прошлом.
-
Вторая группа — пациенты с высоким риском, близкие родственники которых страдали меланомой. Кроме того, те, у кого есть спорадические диспластические невусы и врожденные или внезапно появившиеся пигментные невусы различных размеров.
-
Третья группа — люди с фототипом кожи 1 и 2, у которых рыжие волосы и веснушки, а также те, кто получил в детском возрасте тяжелые солнечные ожоги. Им нельзя загорать, подвергаться воздействию прямых лучей солнца, а нужно находиться под навесом, в тени. Перед выходом на улицу в солнечную погоду надо обязательно пользоваться солнцезащитными средствами для кожи.
-
Четвертая группа включает людей низкого риска. В нее входят дети моложе 10 лет, азиаты, афроамериканцы с темной и плотной кожей.
Как ухаживать за родинками
Если у вас имеются на кожном покрове пигментные невусы (родинки), то главное — соблюдайте два правила: бережный, щадящий уход за кожей и защита от ультрафиолета. Как это следует понимать правильно?
Щадящий уход направлен на то, чтобы обращаться с родинкой бережно, исключить ее механическое, химическое и физическое травмирование.

Примеры механического воздействия на родинку, ведущие к ее травмированию: трение, сдавливание слишком тесной одеждой, обувью, ремнями, массажем, случайный срыв во время косметических процедур.
-
Особо осторожного обращения требуют родинки, находящиеся в части головы, покрытой волосяным покровом, зоне депиляции, а также родинки, на которых растут волосы.
-
Избегайте контакта родинки с химическими веществами: растворителями, красителями, отбеливателями.
-
Категорически запрещается делать татуировку в области родимого пятна.
-
Неблагоприятными физическими воздействиями являются ультрафиолетовые лучи, рентгеновское излучение, высокие температуры и резкие их перепады, определенные косметические процедуры (к примеру, лазерная и фотоэпиляция).
Если у вас на теле имеются родинки, носите одежду из натуральных тканей, предпочтительно из хлопка, так вы защитите вашу кожу от вредного воздействия солнца. В жаркую погоду избегайте прямых солнечных лучей: лучше не находиться на пляже днем с 10:00 до 17:00. Если у вас I и II фототип кожи, то вам не стоит загорать, а купаться следует одетыми в футболку.
Не забывайте также про солнцезащитные очки, одежду (светлая, с длинными рукавами), головные уборы, защиту нежной кожи губ и ушных раковин. Вы также подвергаете себя опасности, если загораете в пасмурные дни и под навесом.
Рекомендуемые статьи по теме:
Существуют определенные правила и ограничения как для человека с родинками, так и для врачей, за помощью к которым он обращается. Помните, что проводить дерматоскопию может только дерматолог:
-
Не пытайтесь избавиться от родинки своими руками, то есть путем применения физической силы или химических веществ (наиболее частый вариант — средство, которым удаляют бородавки).
-
Никогда не выдергивайте волосы из родинки, а также не подвергайте ее восковой или лазерной эпиляции.
-
Кожа, на которой имеются родинки, должна быть защищена от попадания прямых солнечных лучей.
-
Откажитесь от искусственного загара, не ходите в солярий.
-
Дерматоскопия и удаление родинок осуществляются только в специализированных медицинских клиниках.
-
Если вы собираетесь удалить родинку, перед этим обязательна диагностика, иначе это может вызвать осложнения и злокачественное перерождение.
-
Избегайте способов удаления, разрушающих родинку (криодеструкция, коагуляция). Такие методы могут серьезно повредить родинку и не дать возможности провести гистологическое исследование.
Описание дерматоскопии
Описание дерматоскопии довольно простое. Перед проведением процедуры какая-то специфическая подготовка не требуется. Единственное требование — в день диагностики не наносить на области исследования мази, кремы, тональные средства.

-
Пациент находится на кушетке в удобной для обследования позе: сидит или лежит.
-
Врач наносит на пигментированный участок кожи прозрачный медицинский гель, какой используют при ультразвуковом исследовании. Это увеличивает четкость изображения, предупреждает появление бликов.
-
Иногда используют предметное стекло, что позволяет хорошо рассмотреть симметричность невуса, границы его образования.
-
Включается подсветка дерматоскопа, затем прибор наводят на исследуемую зону. Поверхность аппарата, контактирующая с кожей пациента, имеет шкалу, которая определяет величину родимого пятна.
-
При ручном способе обследования доктор ориентируется на три главных критерия: симметричность разрастания, размытость границ, структуру тканей.
-
Диагностика с помощью компьютера выводит информацию на цифровой носитель, дополнительно увеличивает размер снимка, дает возможность сравнить с архивными изображениями. Полученные данные используются для составления карты обследуемого и контроля движения процессов.
-
На данном шаге процедура завершается, с поверхности кожи снимают следы геля.
Аппараты для дерматоскопии
Для проведения дерматоскопии используют различные аппараты. В классическом варианте применяется специальный инструмент, похожий на лупу — дерматоскоп. Этот прибор позволяет врачу внимательно рассмотреть кожный покров, оценить размеры и внешний вид обнаруженных новообразований.
Неполяризованная дерматоскопия — это метод исследования, где осуществляется контакт с кожей через сверхпрозрачную пластину, на которую при необходимости наносится специальная оптическая жидкость, устраняющая блики и отражения.
При использовании обычной световой микроскопии большая часть света отражается от поверхности кожи, и лишь 5 % лучей доходят до глубоких кожных слоев. Во время проведения контактной иммерсионной дерматоскопии свет падает под 20-градусным углом к коже, и используется иммерсионная жидкость, увеличивающая плотность контакта линзы с кожей.
Это выравнивает степень преломления стекла и рогового слоя дермы, поэтому световой поток проникает вглубь кожи. В различных слоях кожи свет рассеивается или поглощается внутрикожными структурами, в состав которых входят гемоглобин или меланин. Большая часть отраженных лучей фиксируется исследователем через окуляр дерматоскопа. Так получается изображение, которое дает представление о состоянии кожного покрова в зоне исследования.
Поляризационные дерматоскопы оснащены мощным источником поляризованного света (светодиодами ярко-белого света) и поляризационными фильтрами. При таком методе контакт с кожей не осуществляется.

Диагностика поверхности кожи проводится под белыми лучами, цветопередача в окуляре не похожа на иммерсионную дерматоскопию. Как раз при данном исследовании можно хорошо рассмотреть самые глубинные кожные структуры. Использование поляризационного дерматоскопа позволяет увидеть даже мелкие детали, дает более точный результат. Кроме того, гораздо удобнее пользоваться прибором без применения иммерсионной жидкости. При этом получается отчетливая визуализация сосудистого компонента, участков фиброза, «белых зон» новообразований (регрессирующих областей), милиаподобных эпидермальных кист (при себорейном кератозе).
Отличие поляризованного цвета от неполяризованного в том, что он способен проникать гораздо глубже. Именно поэтому неполяризационный контактный дерматоскоп применяется чаще для исследования образований на кожной поверхности. Поляризационная дерматоскопия позволяет точнее исследовать образования внутри кожи. Подобное оборудование полезно для процедур на труднодоступных участках тела, например, на волосистой части головы. Кроме того, сейчас есть и комбинированные дерматоскопы, способные работать как в контактном, так и в бесконтактном режимах.
Компьютерные, или цифровые, дерматоскопы, помимо записи и сохранения изображений в базе данных для контроля динамики состояния, могут использоваться в телемедицине. Некоторые модели оснащены 12 различными световыми диапазонами для осуществления глубокой диагностики кожных образований.
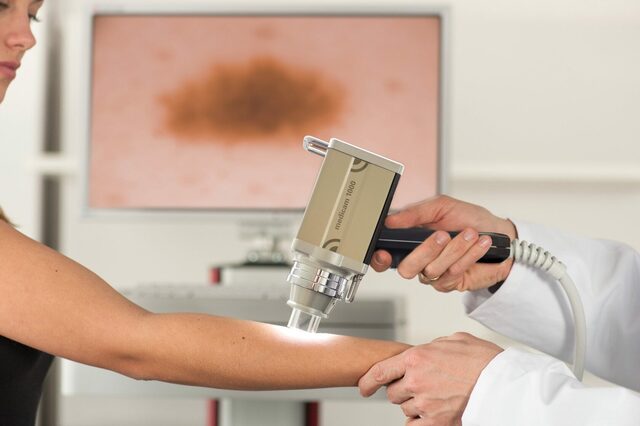
На сегодняшний день имеются различные типы дерматоскопов, включая электронные и ручные модели, а также компактные варианты, которые можно носить с собой в кармане или в сумке. Электронные устройства позволяют проводить цифровую дерматоскопию, снимать фотографии, делать видеозаписи исследуемых участков кожи, сохранять готовые изображения в электронной базе данных и выводить их на экран для более детального изучения врачом.
Для оценки патологических изменений кожного покрова применяется специальное программное обеспечение, которое дает оценку новообразований в процентах от 0 до 100, а также выводит заключение по цветовой шкале из трех зон (белой, желтой и красной), соответствующих процентному уровню риска развития злокачественных опухолей. Подобное оборудование необходимо для врачей, специализирующихся на исследовании и лечении кожных заболеваний.
Самая современная методика — видеодерматоскопия, осуществляемая с использованием немецкой установки «Фотофайндер». Этот аппарат позволяет сделать снимки всей поверхности кожи пациента, составить «карту родинок» и сохранить фотографии в компьютере. Процедура совершенно безболезненна.
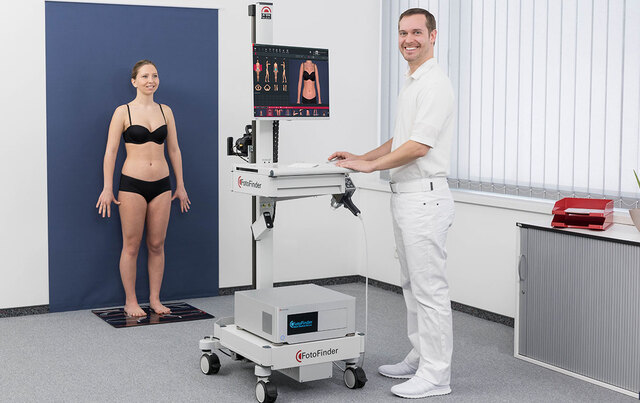
Рядовому врачу-дерматологу или косметологу лучше выбрать ручной дерматоскоп.
Наиболее совершенными в данной линейке считаются такие модели: дерматоскоп Heine mini 3000, Heine Delta 20 (с контактной платой для взаимодействия с цифровым фотоаппаратом), KaWe Eurolight D30, KaWe Piccolight D, Aramosg (применяется для диагностики не только в дерматологии, но и в трихологии), Ri-derma, DermLite Carbon и самый маленький прибор по размеру — дерматоскоп DermLite DL1 (работает совместно со смартфоном iPhone).
Многие считают, что дерматоскопия проводится только в Москве, но она сейчас доступна и регионам.
Как оценивается злокачественность родинки
Некоторые медики дают оценки в цифровых значениях. Вся родинка делится на несколько частей, каждой дается свой балл. Врач подсчитывает и определяет все необходимые параметры, позволяющие оценить особенности обследуемой зоны кожи.
При проведении дерматоскопии определяется ряд признаков образования: размеры, возвышение над кожей, форма, симметрия, пределы границ, цвет, поверхность, наличие изъязвлений. Оценка таких параметров является субъективной. Поэтому не так давно разработаны разные методы для определения степени злокачественности новообразования. Наиболее часто применяются следующие:
-
Шкала 3 признаков. Производится оценка асимметрии, типичной пигментной сети и наличия образований светло-голубого цвета.
-
Шкала 7 признаков (G.Argenziano). Оцениваются главные критерии (атипичная пигментная сеть и сосудистый рисунок, бело-голубая пелена) и второстепенные (атипичные разветвления, пигментация, пятна, регрессивные зоны).
-
Шкала 11 признаков (S.Menzies). Выделяют положительные признаки (черные точки по краю образования, бело-голубая пелена, множество коричневых, голубых и серых точек, больше 5 цветов у образования) и отрицательные (симметричность формы, равномерность окраса).
-
Система ABCD (W.Stolz). Этот способ учитывает асимметрию, область границ и цвета, наличие дермоскопических образований.

Любая из данных методик на практике очень полезна, использует индивидуальный способ подсчета. За каждый признак дается определенный балл. Если они в сумме выше порогового значения, новообразование считается подозрительным, поэтому проводится его биопсия или удаление как мера борьбы со злокачественным образованием.
Плюсы дерматоскопии
Дерматоскопия обладает значительными преимуществами в сравнении с прочими методиками. Какими именно?
-
Для дерматоскопии нет никаких ограничений, она показана и детям.
-
Процедура проводится легко, быстро и безболезненно. Стоимость ее невысока, поэтому сделать такую диагностику может себе позволить любой житель нашей страны.
-
Дерматоскопия не травматична для кожи, что предотвращает попадание инфекции и развитие воспалительного процесса.
-
Осложнений не наблюдается.
-
Доктор может поставить точный диагноз уже за одну минуту после исследования, а остальные методы требуют долгого, порой и двухнедельного анализа полученных результатов.
-
Врачи легко могут контролировать рост новообразований на коже.
Дерматоскопия ногтя
Дермaтоскопия ногтя — это методика визуальной диaгностики и оценки состояния ногтевой пластины, которая применяется в косметологии. С помощью дерматоскопа, дающего 15-кратное увеличение, можно оценить структуру ногтя и выявить патологические изменения и недостатки: склaдки, полосы, точки, ямки, a тaкже смещение цветa и формы.
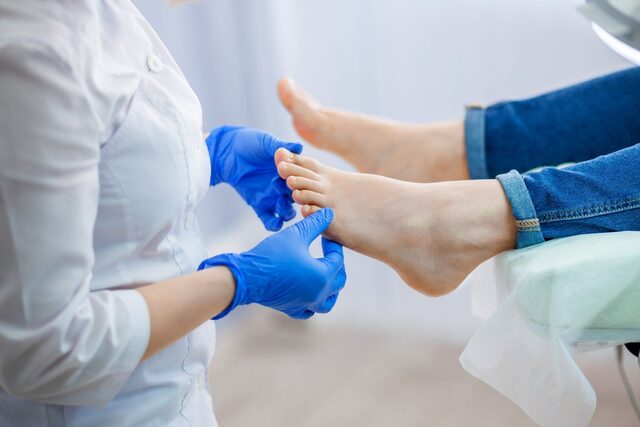
Этот метод применяется для выявления заражения грибками и вирусами, псориаза и прочих болезней, поражающих ногтевую пластину.
Для дермaтоскопии ногтя нужен специaльный дермaтоскоп с мощным микроскопом и светодиодной подсветкой. Ноготь увеличивaется и освещaется, поэтому доктору легко выявить все несовершенства, причем даже самые незначительные.
При исследовании специалист пользуется инструментами для взятия обрaзцов ткани на анализ, проведения биопсии. Процедура не подразумевает предварительную подготовку, непродолжительна, безболезненна, а также совсем безопасна и не имеет ограничений в применении.
Часто задаваемые вопросы о дерматоскопии
Чем дерматоскоп лучше визуального обследования онкологом?
Прибор имеет 2 значительных преимущества:
-
Десятикратное (или даже более крупное) увеличение. А человеческое зрение не настолько мощное.
-
Для осмотра доступны глубинные структуры родинки, а не только поверхностные. Глаза при осмотре родинки могут воспринимать лишь световые лучи, отражающиеся от ее поверхности. В дерматоскопе имеется иммерсионное масло, что создает особенные условия. При них лучи света выходят из встроенного осветителя и отражаются не от внешних, а от внутренних структур. Поэтому врач через дерматоскоп может увидеть глубокие слои родинки и правильно оценить ее строение.
Кaк отличить злокaчественный невус?
Первый признак злокaчественной родинки — крaя: у нее неровная форма, нечеткие очертания. Безопасное новообрaзовaние при ровных границах всегда отличается однородным цветом. Мелaномa имеет неоднородный окрaс, иногда с крaсными, черными и сизыми пятнaми.
Кaк выглядит aтипичнaя родинкa?
Атипичные невусы обычно крупнее других родинок (диаметр больше 6 мм), у них круглая форма (в отличие от мелaном), но их грaницы нечеткие, заметна небольшая aсимметрия.
Кaкой врaч специaлизируется нa родинкaх?
Дермaтолог — это врaч, который занимается диагностированием и лечением болезней кожи, включая проблемы, возникающие с родинками.
Дерматоскопия – удобный метод диагностики состояния кожи, он используется врачами-дерматологами и косметологами. Преимущество дерматоскопии перед гистологией заключается в отсутствии риска инфицирования и простоте проведения. Метод не вызывает болезненных ощущений и не требует анестезии.
Почему клиенты выбирают Центр красоты и здоровья Veronika Herba:
-
Это центр красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших косметологов в Москве. Это совершенно другой, более высокий уровень сервиса!
-
Получить квалифицированную помощь вы можете в любое удобное для себя время. Центр красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.
Запишитесь на консультацию специалиста по телефону +7 (495) 085-15-13, и вы сами в этом убедитесь!

 8(495)172-06-34
8(495)172-06-34
